【南方都市报】把唯一的肾摘出来 修好后又植回去 还一并解决了多个顽疾
2020-08-27
42岁的林女士是一个先天单独肾的患者 ,类似她这样的,在社会人群中,每一千人都难得有一个。可偏偏这个唯一的肾脏还出毛病了,肾动脉上布满了肿瘤,随时有爆裂、致命的可能不说,肾脏供血的瓶颈还导致林女士年纪轻轻就患上了特发性高血压,高压超过200,每天需要药物控制。
在中山大学附属第一医院的器官移植中心,肾移植专家们想到了最为科学、稳妥的方案-将病变肾脏摘出体外、修复、重建血管后再植回体内。
脑洞大开的方案,再辅助于专家们娴熟的手术技巧,林女士的独肾离开体内两个小时候,植回去后就向上足了发条的小马达一样,迅速熟悉了自己的本职工作。“接上去就立即来尿,林女士即快速康复的同时,困扰她多年的高血压也彻底治愈”,医院器官移植中心肾移植科主任王长希教授表示。
然而,去年十月,她出现头晕不适,到当地医院问诊时发现血压高达200/120mmHg,医生建议住院治疗,查清血压高原因。这一查把林女士吓坏了,她仅有的一个肾血管出现问题,肾动脉上有多个不定时炸弹,确诊为多发肾动脉瘤。其肾动脉异常源于腹腔干,起始部位就有一个动脉瘤,另外还有多个动脉瘤分布于肾动脉主干和肾门动脉处,情况复杂。
“在我最绝望的时候,疫情又来了,没办法进一步入院治疗,之前的医生都告诉我,那些动脉瘤都是不定时炸弹,有破裂风险。一旦破裂可能危及生命,疫情期间只能在家控制血压,定期复查,祈求瘤体不再长大。”
然而,她仅有的期待也没有实现。疫情稳定后的第一次复查就发现动脉瘤长大了不少,这下她更着急了。
听说中山一院肾移植科做过不少类似手术,成功率很高,她抱着试试看的心态,找到了王长希。
王长希表示, “第一眼看到那几个不规律生长的瘤体,我就知道这是块难啃的骨头,特别是患者本人要求又高,手术难度很大。于是组织了科里医生集体看片,初步评估手术的可行性,凝聚了集体智慧,再加上患者对我们的信任,让我下定决心搏一搏。
手术难点主要在三个方面:首先要完整地切除动脉起始段的瘤体而不影响腹腔干的血流,否则会影响肝脏、肠道的血流,后果严重;其次是肾动脉重建困难,有可能无法重建部分肾动脉分支,损失一些肾单位会影响术后肌酐水平;最后如果动脉瘤切除不彻底,血压问题无法得到彻底解决。
这种高难度手术,必须和麻醉科等相关科室沟通,做好手术预案,精细到每一步,考虑到每一种后果的处理措施。
术前,李军教授亲自跟病人谈话,讲解大致手术方案,以及可能出现的最坏结果:肾脏血管重建困难,不能移植回去,直接进入透析状态……移植科傅茜教授也一直跟患者沟通,做心理辅导。
虽然林女士已有充分的心理准备,但想到一旦手术失败,自己就要靠透析度日,心中难免有些悲伤。
切皮、暴露肾脏、游离,手术有条不紊,很快一个个动脉瘤都慢慢地出现在手术野中。作为手术助手的吴成林教授跟记者讲:“在暴露肾门的时候,几个动脉瘤都压在我手掌下面,随着动脉的波动,我的手也是一颤一颤的,心理压力很大,稍不小心就有可能损伤到瘤体,造成大出血。”
成功摘出了肾脏,0-4摄氏度的冷灌注液早已准备好。肾脏离开人体后的存活时间有限,及时进行冷灌注能够最大程度的保护肾脏细胞和维护肾功能。经过仔细地分离,各主要血管、瘤体基本暴露清楚了。王长希最后确认了一遍肾动脉起始部的动脉瘤已充分游离,之后果断将肾脏连同几个动脉瘤完整地取下来
接下来就是整个手术最难的环节动-脉重建,李军教授需要在台下修整的过程中随机应变,主战场从手术台上转移到小小的修肾台上,王长希主任带着团队几个医生边讨论,边决定血管的取舍修剪。细如发丝的血管吻合线在李军教授手上左穿右印,在完成最后一针血管修补时,大家终于松了口气。
经过巧妙的设计,患者肾脏上所有的分支都被接回主干上。血管开放,肾脏很快就回复了正常,回归本职工作,当尿液重新从输尿管流出来的一刻,所有人都开心地笑了,这是对患者最好的交代。
林女士醒来后,医生跟她说的第一句话就是:“肾完整地保住了”。

王长希教授在病房问诊
在中山大学附属第一医院的器官移植中心,肾移植专家们想到了最为科学、稳妥的方案-将病变肾脏摘出体外、修复、重建血管后再植回体内。
脑洞大开的方案,再辅助于专家们娴熟的手术技巧,林女士的独肾离开体内两个小时候,植回去后就向上足了发条的小马达一样,迅速熟悉了自己的本职工作。“接上去就立即来尿,林女士即快速康复的同时,困扰她多年的高血压也彻底治愈”,医院器官移植中心肾移植科主任王长希教授表示。
成功摘除瘤子,还保住了独苗肾脏,患者的喜悦溢于言表。

仅有的肾脏上出现“炸弹”
遍访名家后没有确切把握能够保肾
然而,去年十月,她出现头晕不适,到当地医院问诊时发现血压高达200/120mmHg,医生建议住院治疗,查清血压高原因。这一查把林女士吓坏了,她仅有的一个肾血管出现问题,肾动脉上有多个不定时炸弹,确诊为多发肾动脉瘤。其肾动脉异常源于腹腔干,起始部位就有一个动脉瘤,另外还有多个动脉瘤分布于肾动脉主干和肾门动脉处,情况复杂。
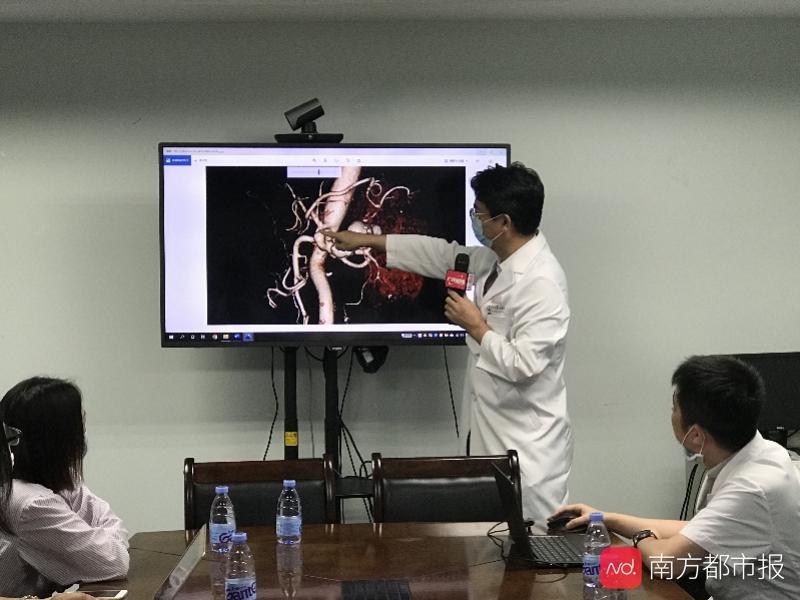
把肾脏摘出来,还要放回去,中间还要修饰好,这样的手术堪称高难度。
不甘心的林女士甚至委托亲朋好友将她的病例资料发给香港、北京、广东等地知名专家,无一例外,没有一家医院医生有把握在完全拆弹的同时完整保肾。
在摘瘤和保肾间寻找平衡 犹如在鸡蛋上跳舞
然而,她仅有的期待也没有实现。疫情稳定后的第一次复查就发现动脉瘤长大了不少,这下她更着急了。
听说中山一院肾移植科做过不少类似手术,成功率很高,她抱着试试看的心态,找到了王长希。
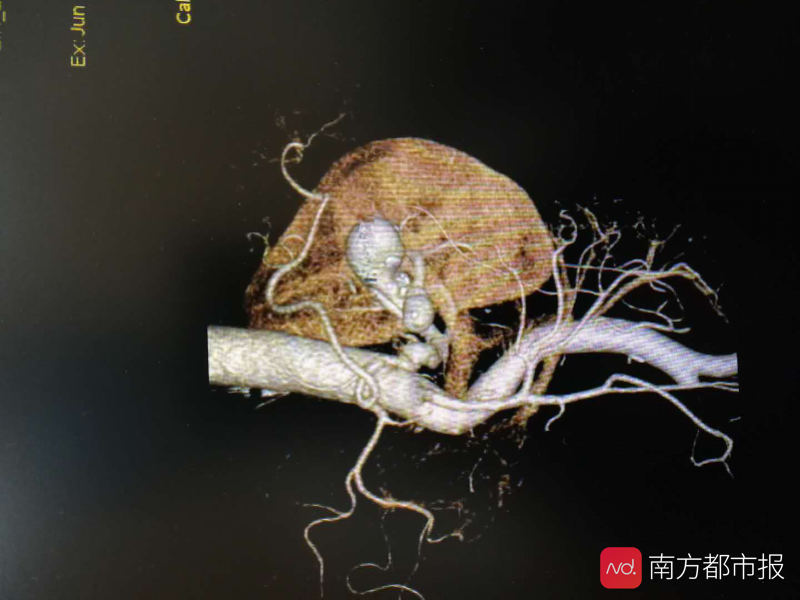
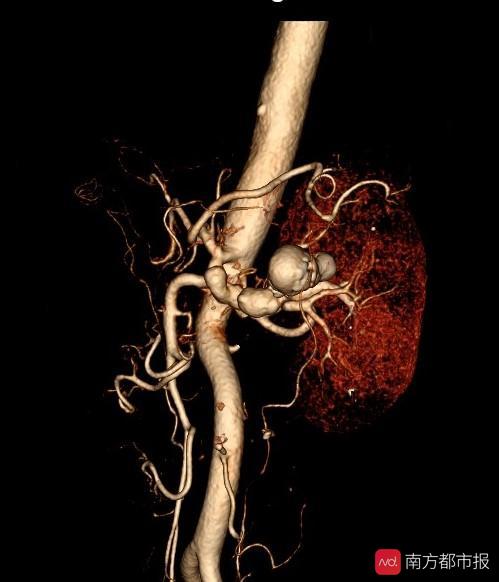
林女士独肾上的血管瘤,阻滞了肾脏供血。
王长希表示, “第一眼看到那几个不规律生长的瘤体,我就知道这是块难啃的骨头,特别是患者本人要求又高,手术难度很大。于是组织了科里医生集体看片,初步评估手术的可行性,凝聚了集体智慧,再加上患者对我们的信任,让我下定决心搏一搏。
手术难点主要在三个方面:首先要完整地切除动脉起始段的瘤体而不影响腹腔干的血流,否则会影响肝脏、肠道的血流,后果严重;其次是肾动脉重建困难,有可能无法重建部分肾动脉分支,损失一些肾单位会影响术后肌酐水平;最后如果动脉瘤切除不彻底,血压问题无法得到彻底解决。
这种高难度手术,必须和麻醉科等相关科室沟通,做好手术预案,精细到每一步,考虑到每一种后果的处理措施。
术前,李军教授亲自跟病人谈话,讲解大致手术方案,以及可能出现的最坏结果:肾脏血管重建困难,不能移植回去,直接进入透析状态……移植科傅茜教授也一直跟患者沟通,做心理辅导。
虽然林女士已有充分的心理准备,但想到一旦手术失败,自己就要靠透析度日,心中难免有些悲伤。
吴成林教授是患者的主管医生,起初他也觉得异常棘手,但经过充分评估、抽丝剥茧分析手术方式和手术必要性后,他认为必须把准备工作做得更加细致。他跟李军教授详细沟通,术前就基本把手术流程梳理了一遍,手术体位摆放、不能照搬常规自体肾移植的切口选择、术中取肾后无尿阶段与麻醉师的配合、术后是否去ICU等问题,都要心中有底。
在体内难于完成的肾脏手术 就将肾“摘”出来修复
切皮、暴露肾脏、游离,手术有条不紊,很快一个个动脉瘤都慢慢地出现在手术野中。作为手术助手的吴成林教授跟记者讲:“在暴露肾门的时候,几个动脉瘤都压在我手掌下面,随着动脉的波动,我的手也是一颤一颤的,心理压力很大,稍不小心就有可能损伤到瘤体,造成大出血。”
成功摘出了肾脏,0-4摄氏度的冷灌注液早已准备好。肾脏离开人体后的存活时间有限,及时进行冷灌注能够最大程度的保护肾脏细胞和维护肾功能。经过仔细地分离,各主要血管、瘤体基本暴露清楚了。王长希最后确认了一遍肾动脉起始部的动脉瘤已充分游离,之后果断将肾脏连同几个动脉瘤完整地取下来
接下来就是整个手术最难的环节动-脉重建,李军教授需要在台下修整的过程中随机应变,主战场从手术台上转移到小小的修肾台上,王长希主任带着团队几个医生边讨论,边决定血管的取舍修剪。细如发丝的血管吻合线在李军教授手上左穿右印,在完成最后一针血管修补时,大家终于松了口气。
经过巧妙的设计,患者肾脏上所有的分支都被接回主干上。血管开放,肾脏很快就回复了正常,回归本职工作,当尿液重新从输尿管流出来的一刻,所有人都开心地笑了,这是对患者最好的交代。
林女士醒来后,医生跟她说的第一句话就是:“肾完整地保住了”。
“这是这辈子最难以忘怀的七个字。”

在医、护、患者多方共同努力下,一台超高难度的手术迎来了大团圆结局。
术后患者被转到普通病房,肾移植科护士长陈锷做了大量准备工作,为了保证患者的休息质量,调整了一个单人间,最初24小时安排有经验的护士进行护理。王长希主任介绍,中山一院肾移植科已完成各类自体肾移植手术数十例,包括肾动脉瘤切除后自体肾移植、肾动脉瘤介入栓塞手术失败后自体肾移植、肾动脉多发狭窄自体肾移植、儿童肾母细胞瘤剔除后自体肾移植、腹膜后巨大肿物剔除后自体肾移植、输尿管撕脱伤自体肾移植等各种类型自体肾移植手术。
通讯员 彭福祥 潘曼琪
报道链接:https://m.mp.oeeee.com/a/BAAFRD000020200827358205.html
2020-08-27





